Hoe werken vaccins?
Vaccins leren het immuunsysteem hoe het een bepaalde ziekte moet bestrijden, zodat het weet wat het moet doen als het lichaam ooit met die ziekte in contact komt. Zo loopt de betrokken persoon veel minder kans om ernstig ziek te worden of de ziekte aan anderen door te geven. Vaccins kunnen bescherming bieden tegen één ziekte of meerdere ziekten. Soms kunnen meerdere vaccins tegelijk worden toegediend voor bescherming tegen verschillende ziekten.
Vaccins kunnen bescherming bieden tegen één ziekte of meerdere ziekten. Soms kunnen meerdere vaccins tegelijk worden toegediend voor bescherming tegen verschillende ziekten.
De meeste vaccins bevatten een verzwakte of geïnactiveerde vorm van een virus of bacterie, dan wel een klein deeltje daarvan (een “antigeen”).
Wanneer iemand het vaccin krijgt toegediend, herkent het immuunsysteem het antigeen als lichaamsvreemd. De immuuncellen maken dan antistoffen aan en slaan het virus of de bacterie op in hun “geheugen”.
Als de betrokken persoon later in contact komt met het echte virus of de echte bacterie, zal het immuunsysteem zich deze “oefening” herinneren. Zo kan het snel de juiste antistoffen aanmaken en de juiste immuuncellen activeren om het virus of de bacterie te doden. Hierdoor is de persoon in kwestie tegen de ziekte beschermd.
Mensen die immuniteit verkrijgen door echt ziek te worden, kunnen daarentegen anderen besmetten en risico lopen op ernstige complicaties.
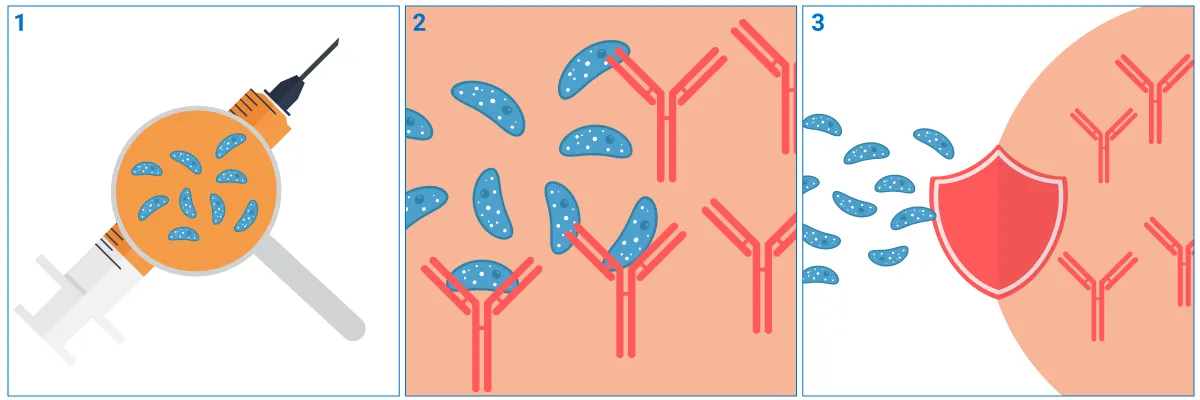
Bescherming
Verschillende vaccins bieden een uiteenlopende mate van bescherming. De duur van de bescherming hangt af van de betrokken ziekte. Sommige vaccins bieden slechts gedurende korte tijd bescherming tegen een ziekte, waardoor mogelijk boosterdoses moeten worden toegediend. Andere vaccins geven daarentegen levenslang bescherming.
Vaccinatie beschermt niet alleen de mensen die het vaccin hebben gekregen. Niet-gevaccineerde personen in de gemeenschap genieten indirecte bescherming, omdat het risico op blootstelling aan infecties kleiner is. Dit effect staat bekend als “collectieve immuniteit” (ook wel “groepsimmuniteit” genoemd).
Bestanddelen
Naast één of meer antigenen kunnen ook andere bestanddelen aan de vaccins worden toegevoegd om deze stabiel en werkzaam te houden. De regelgevende instanties zorgen ervoor dat al deze bestanddelen veilig zijn.
Mogelijke bestanddelen zijn onder meer:
- stabilisatoren: deze stabiliseren de bestanddelen van een vaccin;
- adjuvantia: deze verbeteren de immuunrespons op het vaccin door de reactie sterker, sneller en duurzamer te maken – een voorbeeld van een adjuvans is aluminium;
- hulpstoffen: dit zijn inactieve ingrediënten, zoals water of natriumchloride (zout), maar ook conserveringsmiddelen of stabilisatoren die de houdbaarheid van een vaccin verlengen, waardoor het actief blijft.
In sommige soorten vaccins kunnen er ook sporen aanwezig zijn van andere stoffen die in het productieproces worden gebruikt, zoals ovalbumine (een eiwit dat in eieren voorkomt) of neomycine (een antibioticum). Als er stoffen worden gebruikt die bij gevoelige of allergische personen een reactie kunnen opwekken, wordt dit gemeld in de informatie die aan gezondheidswerkers en patiënten wordt verstrekt.
Soorten vaccins

Goedgekeurde vaccins zijn werkzaam bij het voorkomen van ziekten, ernstige symptomen en het verminderen van de overdracht.

Ontdek welke tests de autoriteiten in Europa uitvoeren om er zeker van te zijn dat vaccins veilig en doeltreffend zijn voordat ze worden goedgekeurd voor gebruik.

Vaccins bieden bescherming en stoppen de verspreiding van ziekten. Ontdek de voordelen van vaccins voor individuen en de samenleving.

European Medicines Agency - Safety of COVID-19 vaccines
